Welke zorgverzekering kies je? En wat houdt het preferentiebeleid in?
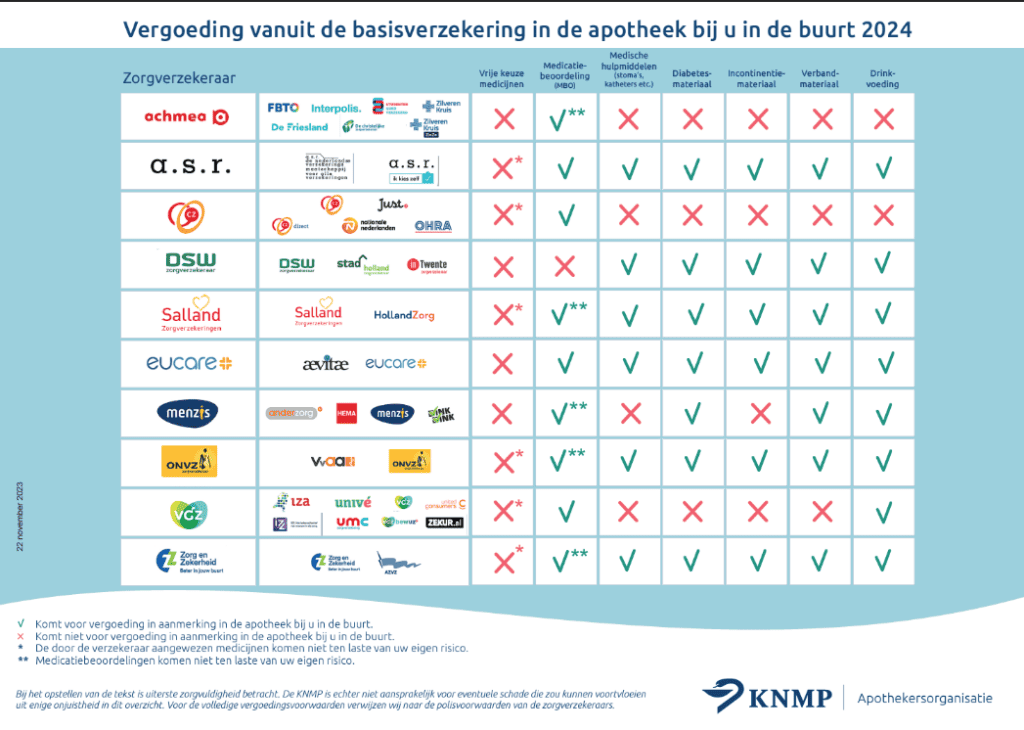
Net als vorig jaar heeft KNMP (Koninklijke Nederlandse Maatschappij ter bevordering der Pharmacie) een handige baliekaart ontwikkelt waarop je in één oogopslag een aantal belangrijke vergoedingen vanuit de basisverzekering voor komend jaar kan zien. Als chronisch zieke moet je nu eenmaal noodgedwongen veel gebruik maken van de zorg. Zoals het gebruik van vaak meerdere medicijnen. Deze kaart kan je helpen om een voor jou zo goed mogelijke keuze te maken in welke zorgverzekeraar het beste bij jouw situatie aansluit.
Wat gelijk opvalt t.o.v. de baliekaart van vorig jaar is dat komend jaar is dat er bij geen enkele zorgverzekeraar meer de vrije keuze medicijnen vergoedt wordt. Door een gerechtelijke uitspraak moeten alle zorgverzekeringen nu het z.g.n. preferentiebeleid hanteren.
Wat houdt het preferentiebeleid eigenlijk in?
Het preferentiebeleid betekent dat de verzekeraar de voorkeur geeft aan het vergoeden van het goedkoopste geneesmiddel binnen een bepaalde categorie. Als er meerdere merken of varianten van een medicijn met dezelfde werkzame stof beschikbaar zijn, vergoedt de verzekering vaak alleen het preferente (goedkopere) middel, tenzij er medische redenen zijn om een ander middel te gebruiken. Dit beleid is bedoeld om de toenemende kosten te beheersen.
Maar zijn patiënten wel beter af met dit preferentiebeleid?
Patiënten kunnen wel degelijk nadelige gevolgen ondervinden van het preferentiebeleid doordat zij mogelijk (steeds) moeten overstappen op een ander merk of variant van hun medicijn. Dit kan leiden tot veranderingen in bijwerkingen, effectiviteit of verdraagbaarheid van het geneesmiddel. Ook kan dit emotioneel belastend zijn voor patiënten die gewend zijn aan een specifiek merk en er nadelige gevolgen of bijwerkingen van hebben wanneer ze continu van merk moeten veranderen. Vooral bij vrouwen zijn de bijwerkingen van medicijnen vaak veel groter dan bij mannen.
Draagt dit dan wel bij aan een kwalitatief goede behandeling, de continuïteit van de zorg en inderdaad minder zorgkosten? Want alleen al het aantal patiënten dat juist door bijwerkingen van medicatie jaarlijks wordt opgenomen en behandeld is groot.
Hoe kan jij als patient invloed uitoefenen op het medicijnbeleid?
- Overleg met jouw behandeld arts: bespreek eventuele zorgen of bijwerkingen. Deze kan adviseren over mogelijke alternatieven. Soms heeft het ook effect wanneer de arts op het recept van de apotheek aangeeft dat het type medicijn of een bepaald merk een medische noodzaak heeft.
- Blijf goed geïnformeerd: houd jezelf op de hoogte van de veranderingen in jouw medicatie en begrijp waarom deze worden doorgevoerd. Dit helpt bij het begrijpen van mogelijke effecten en bij het stellen van vragen aan zorgverleners.
- Bespreek jouw situatie met de apotheek: als je specifieke redenen hebt waarom je een bepaald merk nodig hebt, bespreek dit dan met de apotheek. Soms is er namelijk best ruimte voor overleg over het merk dat wordt verstrekt.
- Samen sterker met patiëntenorganisaties: sluit je aan bij patiëntenorganisaties die zich inzetten voor belangenbehartiging op het gebied van gezondheid. Samen kunnen we sterker staan om invloed uit te oefenen op beleidskwesties.
- Blijf de regie en jezelf op de hoogte houden: door op de hoogte te zijn van de voor jou relevante ontwikkelingen in de gezondheidszorg en beleidsveranderingen ben je beter in staat dit juist te verwoorden en te bespreken met jouw arts(en). Daarmee sta je sterker en ben je beter in staat om actief deel te nemen aan besluitvormingsprocessen mbt de voor jou meest geschikte zorg.
Helaas hebben we als patiënten nu eenmaal te maken met de wettelijke of contractuele beperkingen die het preferentiebeleid opleggen, maar een open communicatie met zorgverleners kan wellicht wel wat helpen de impact daarvan te minimaliseren.
*graphics card: KNMP



