DCM Hartziekte – Gedilateerde Cardiomyopathie (DCM)
- DCM Hartziekte – Gedilateerde Cardiomyopathie (DCM)
- Gedilateerde Cardiomyopathie (DCM): Wat is het?
- DCM Hartziekte – Gedilateerde Cardiomyopathie (DCM) - Veelgestelde Vragen
- Wat wordt er geadviseerd voor minderjarige kinderen met een erfelijke aanleg voor DCM?
- Hoe vaak moeten cardiologische controles plaatsvinden bij mensen met een erfelijke aanleg?
- Welke genetische tests zijn relevant voor DCM?
- Wat zijn de meest voorkomende symptomen van DCM?
- Hoe kan een cardiologisch onderzoek helpen bij de diagnose van DCM?
- Wat houdt een behandeling met een implanteerbare cardioverter-defibrillator (ICD) in?
- Wat is het verschil tussen Gedilateerde Cardiomyopathie en andere vormen van cardiomyopathie?
- Wat zijn de vooruitzichten voor patiënten met DCM?
- Groepen
- Oorzaken van Gedilateerde Cardiomyopathie (DCM)
- Klachten en Verschijnselen
- Diagnose
- Behandeling
- Erfelijkheidsonderzoek en Adviezen
- Hoe vaak komt Gedilateerde Cardiomyopathie voor?
- Aanpassen van de Leefstijl
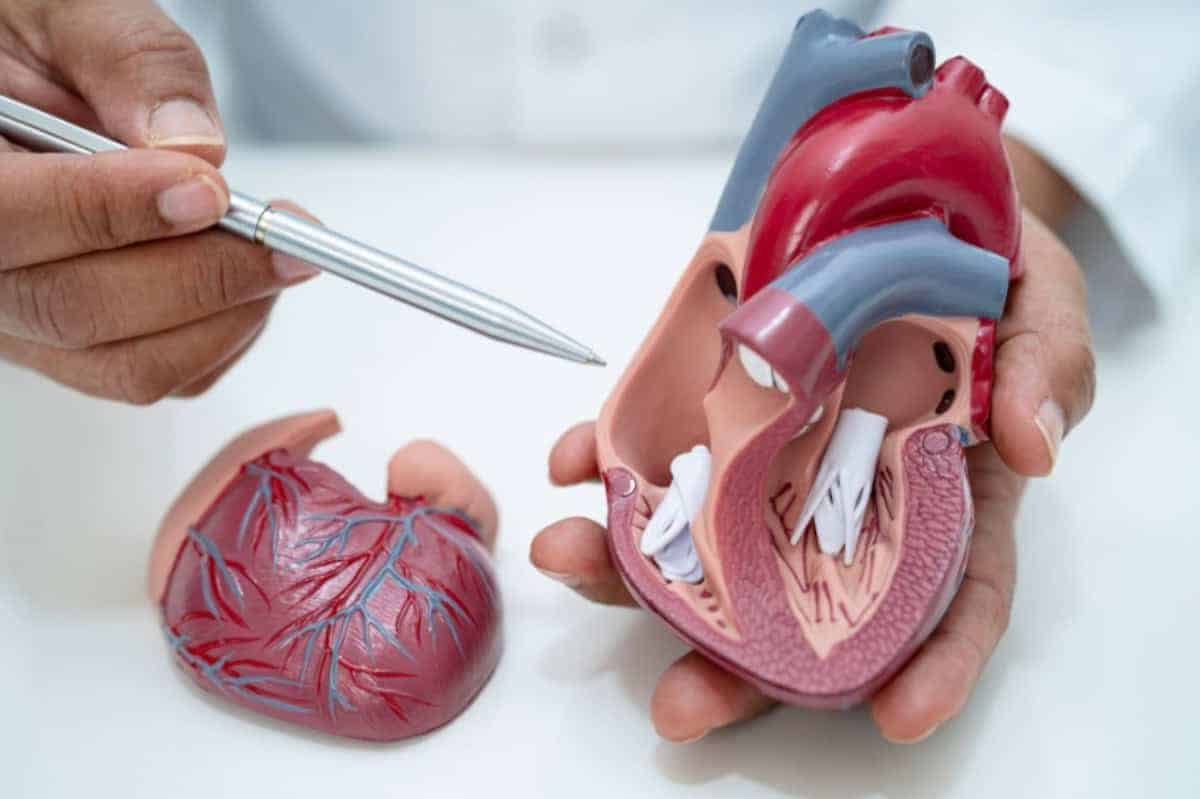
Gedilateerde Cardiomyopathie (DCM): Wat is het?
Gedilateerde cardiomyopathie (DCM) is een ernstige hartziekte waarbij de hartspier verzwakt en uitgerekt raakt, waardoor het hart minder efficiënt bloed door het lichaam pompt. Dit kan leiden tot symptomen zoals vermoeidheid, kortademigheid, en hartritmestoornissen. DCM kan op elke leeftijd optreden, maar komt vaak tot uiting bij volwassenen. Hoewel de oorzaak van DCM soms onduidelijk blijft, is in veel gevallen een erfelijke aanleg betrokken.
Bij DCM is het hart vaak vergroot, met name de linkerhartkamer, waardoor de spierwanden dunner worden en de pompfunctie van het hart verslechtert. Dit kan uiteindelijk leiden tot hartfalen als de aandoening niet tijdig wordt herkend en behandeld. Bij ongeveer 30-50% van de gevallen is er sprake van een genetische oorzaak, wat betekent dat de ziekte in sommige families vaker voorkomt. Erfelijkheidsonderzoek en regelmatige cardiologische controles kunnen in die gevallen noodzakelijk zijn.
Bij DCM is het van cruciaal belang om de ziekte vroegtijdig op te sporen, vooral wanneer er een erfelijke aanleg is. Naast medicamenteuze behandeling kan aanpassing van de leefstijl helpen om verdere verslechtering van de conditie te voorkomen. Familieleden van de patiënt wordt vaak geadviseerd om zich ook te laten onderzoeken, vooral als de genetische oorzaak is vastgesteld.
DCM Hartziekte – Gedilateerde Cardiomyopathie (DCM) - Veelgestelde Vragen
Wat wordt er geadviseerd voor minderjarige kinderen met een erfelijke aanleg voor DCM?
Wanneer er in een familie een erfelijke vorm van DCM is vastgesteld, is het belangrijk om ook minderjarige kinderen te screenen. Dit wordt vaak geadviseerd rond het 10e levensjaar, afhankelijk van de familiegeschiedenis. Een genetisch onderzoek of een eenmalige screening kan inzicht geven in het risico op het ontwikkelen van DCM. Bij kinderen wordt in eerste instantie een lichamelijk onderzoek uitgevoerd, gevolgd door een echocardiogram en een ECG om de elektrische activiteit van het hart te meten. Indien de testresultaten afwijkingen vertonen, kunnen er verdere cardiologische controles en behandeling volgen.
Hoe vaak moeten cardiologische controles plaatsvinden bij mensen met een erfelijke aanleg?
Voor personen met een genetische aanleg voor DCM worden doorgaans jaarlijkse controles aangeraden. Dit omvat een lichamelijk onderzoek, een echocardiogram om de hartstructuur te beoordelen, en een ECG om de elektrische activiteit van het hart te monitoren. Indien er afwijkingen worden gevonden of de ziekte zich begint te ontwikkelen, kunnen extra controlemomenten nodig zijn om de voortgang van de aandoening te volgen en tijdig in te grijpen met behandeling.
Welke genetische tests zijn relevant voor DCM?
Er zijn verschillende genetische tests beschikbaar om te onderzoeken of iemand een erfelijke aanleg voor DCM heeft. Deze tests zoeken naar mutaties in genen die betrokken zijn bij de ontwikkeling van cardiomyopathieën. Een genetisch consulent of klinisch geneticus kan hierbij helpen door specifieke genetische mutaties te identificeren die geassocieerd worden met DCM, zoals die in genen die invloed hebben op de hartspier. Een van de gebruikte analysemethoden is een swab van het wangslijmvlies, waarmee DNA verzameld kan worden voor onderzoek.
Wat zijn de meest voorkomende symptomen van DCM?
De symptomen van DCM kunnen variëren, afhankelijk van de ernst van de ziekte. Veelvoorkomende symptomen zijn vermoeidheid, kortademigheid, vooral bij inspanning of platliggen, en vochtophoping in de benen of enkels. In ernstige gevallen kunnen patiënten last krijgen van hartritmestoornissen, wat kan leiden tot flauwvallen of zelfs een verhoogd risico op plotse hartdood. Symptomen van hartfalen, zoals vochtophoping en verminderde inspanningstolerantie, zijn ook veelvoorkomende klachten.
Hoe kan een cardiologisch onderzoek helpen bij de diagnose van DCM?
Een cardiologisch onderzoek is essentieel voor het vaststellen van DCM. Dit onderzoek begint meestal met een echocardiogram, waarbij de structuur en werking van het hart worden beoordeeld. Een andere belangrijke test is een ECG, waarmee de elektrische activiteit van het hart gemeten wordt en eventuele ritmestoornissen kunnen worden opgespoord. In sommige gevallen kan aanvullend bloedonderzoek nuttig zijn om andere onderliggende oorzaken uit te sluiten.
Wat houdt een behandeling met een implanteerbare cardioverter-defibrillator (ICD) in?
Bij ernstige vormen van DCM, vooral wanneer gevaarlijke hartritmestoornissen worden geconstateerd, kan een implanteerbare cardioverter-defibrillator (ICD) worden aanbevolen. Dit apparaat wordt operatief onder de huid geplaatst en bewaakt constant de hartslag. Wanneer het een levensbedreigende ritmestoornis detecteert, kan de ICD een elektrische schok toedienen om het normale hartritme te herstellen. Dit kan levensreddend zijn, vooral voor patiënten die risico lopen op ventriculaire ritmestoornissen en plotse hartdood.
Wat is het verschil tussen Gedilateerde Cardiomyopathie en andere vormen van cardiomyopathie?
Er zijn verschillende vormen van cardiomyopathie, waarvan DCM slechts één type is. Een andere bekende vorm is hypertrofische cardiomyopathie, waarbij de hartspier juist verdikt is in plaats van uitgerekt zoals bij DCM. Restrictieve cardiomyopathie is een zeldzamere vorm, waarbij de hartspier stijf wordt en zich niet goed kan ontspannen tussen de hartslagen door. Gedilateerde cardiomyopathie onderscheidt zich doordat het hart vergroot is en de pompfunctie afneemt, wat leidt tot symptomen van hartfalen.
Wat zijn de vooruitzichten voor patiënten met DCM?
De vooruitzichten voor patiënten met DCM kunnen sterk variëren, afhankelijk van de ernst van de ziekte en hoe vroeg deze wordt ontdekt. Met tijdige diagnose en behandeling, waaronder medicatie en mogelijk het plaatsen van een ICD, kunnen veel patiënten een redelijk goede levenskwaliteit behouden. Levensverwachting hangt af van de individuele situatie, maar een gezonde leefstijl, regelmatige cardiologische controles, en tijdige behandeling kunnen het risico op ernstige complicaties, zoals hartfalen of hartritm
Praat mee in onze community
Groepen
-
actief 7 uren geleden
-
actief 13 uren geleden
-
actief nog niet actief
-
actief 13 uren geleden
-
actief 13 uren geleden
-
414 leden
-
285 leden
-
284 leden
-
274 leden
-
240 leden
-
aangemaakt 3 dagen geleden
-
aangemaakt 6 dagen geleden
-
aangemaakt 5 weken geleden
-
aangemaakt 2 maanden geleden
-
aangemaakt 2 maanden geleden
Oorzaken van Gedilateerde Cardiomyopathie (DCM)
Gedilateerde cardiomyopathie kan door verschillende oorzaken ontstaan. Erfelijke aanleg is een van de belangrijkste risicofactoren. Genetisch onderzoek toont aan dat in ongeveer 30-50% van de gevallen DCM het gevolg is van een erfelijke mutatie. Dit betekent dat als er een erfelijke oorzaak bekend is, andere familieleden, zoals eerstegraads familieleden, mogelijk ook risico lopen op het ontwikkelen van de ziekte. Een genetisch consulent of klinisch geneticus kan hierbij een belangrijke rol spelen in het adviseren van familieleden over genetische testen en jaarlijkse controle.
Naast erfelijke oorzaken zijn er ook niet-genetische factoren die DCM kunnen veroorzaken. Bijvoorbeeld langdurig alcoholmisbruik, virale infecties die het hart aantasten, of auto-immuunziekten. Bepaalde chemotherapiebehandelingen kunnen eveneens leiden tot schade aan de hartspier. In sommige gevallen blijft de exacte oorzaak onbekend.
Klachten en Verschijnselen
De symptomen van DCM ontwikkelen zich vaak geleidelijk en kunnen variëren van mild tot ernstig. Veel voorkomende klachten zijn kortademigheid, vooral bij inspanning of wanneer men plat ligt, extreme vermoeidheid, vochtophoping in de benen of enkels, en een verminderde inspanningstolerantie. In ernstige gevallen kunnen gevaarlijke hartritmestoornissen zoals ventriculaire ritmestoornissen optreden, wat kan leiden tot flauwvallen of zelfs een plotse hartdood.
Ernstige ritmestoornissen en vorming van hartfalen zijn veelvoorkomende complicaties bij DCM. Deze klachten ontstaan doordat het hart minder goed in staat is om bloed effectief rond te pompen, waardoor vitale organen onvoldoende bloed krijgen. Symptomen van hartfalen zoals kortademigheid en een opgezet gevoel in de buik kunnen dan ook een alarmsignaal zijn.
Diagnose
Het stellen van de diagnose DCM vereist een grondig lichamelijk en cardiologisch onderzoek. Dit begint vaak met een echocardiogram, waarmee de structurele afwijkingen in het hart zichtbaar worden. Aanvullende tests zoals een ECG, waarbij de elektrische activiteit van het hart wordt gemeten, en bloedonderzoek kunnen verdere aanwijzingen geven voor de aanwezigheid van de ziekte. Bij erfelijke vormen van DCM wordt vaak genetisch onderzoek verricht om de exacte oorzaak vast te stellen.
Een ander belangrijk onderzoek is een MRI-scan van het hart, die gedetailleerde beelden kan geven van de hartspier en eventuele littekenvorming kan detecteren. In sommige gevallen wordt een hartkatheterisatie uitgevoerd om te controleren of er sprake is van verstoppingen in de kransslagaders.
Behandeling
De behandeling van DCM is afhankelijk van de ernst van de symptomen en de onderliggende oorzaak. In veel gevallen is medicamenteuze behandeling noodzakelijk om de symptomen onder controle te houden. Veelgebruikte medicijnen zijn bètablokkers, ACE-remmers en diuretica, die helpen bij het verbeteren van de pompfunctie van het hart en het verminderen van vochtophoping in het lichaam.
In ernstige gevallen, vooral wanneer er gevaarlijke hartritmestoornissen optreden, kan een implanteerbare cardioverter-defibrillator (ICD) worden geplaatst. Dit apparaat kan levensreddend zijn, omdat het een elektrische schok afgeeft bij levensbedreigende hartritmestoornissen, zoals ventriculaire ritmestoornissen. Bij sommige patiënten kan ook een harttransplantatie overwogen worden als laatste redmiddel, vooral wanneer de medicatie en ICD niet effectief genoeg zijn.
Daarnaast kan een aanpassing van de leefstijl een belangrijk onderdeel van de behandeling zijn. Dit omvat het verminderen van zoutinname, stoppen met roken, en regelmatige cardiologische controles om de voortgang van de ziekte te monitoren.
Erfelijkheidsonderzoek en Adviezen
Voor patiënten met een erfelijke vorm van DCM is het belangrijk om de ziekte tijdig op te sporen bij familieleden. Dit kan gedaan worden via genetische testen en screeningprogramma’s. Voor eerstegraads familieleden wordt vaak een jaarlijkse controle aanbevolen, waarbij lichamelijk onderzoek, een ECG en echocardiogram worden uitgevoerd om eventuele afwijkingen vroegtijdig te ontdekken. Bij minderjarige kinderen kan een eenmalige screening op jonge leeftijd, bijvoorbeeld rond het 10e levensjaar, nuttig zijn, afhankelijk van de familiegeschiedenis en de genetische mutaties die bekend zijn in de familie.
Een belangrijk advies voor familieleden is om bij symptomen zoals kortademigheid of onverklaarbare vermoeidheid direct medische hulp te zoeken, vooral wanneer er al een erfelijke oorzaak bekend is binnen de familie. Dit kan levensreddend zijn, omdat DCM in sommige gevallen op latere leeftijd tot uiting kan komen zonder voorafgaande waarschuwingen.
Hoe vaak komt Gedilateerde Cardiomyopathie voor?
Gedilateerde cardiomyopathie is een relatief zeldzame aandoening, maar het is een van de meest voorkomende oorzaken van hartfalen bij jongere mensen. De prevalentie van DCM wordt geschat op ongeveer 1 op de 2.500 personen. Door het erfelijke karakter van de ziekte komt het vaker voor in bepaalde families, en het belang van genetisch onderzoek en erfelijkheidsonderzoek wordt daarom steeds groter.
Aanpassen van de Leefstijl
Patiënten met DCM krijgen vaak het advies om hun leefstijl aan te passen om verdere achteruitgang te voorkomen. Regelmatige lichamelijke activiteit, zoals wandelen of zwemmen, wordt vaak aanbevolen, maar zware inspanning moet vermeden worden. Het is ook belangrijk om een gezond dieet te volgen, met een focus op het verminderen van zoutinname om vochtophoping te voorkomen. Roken en alcoholgebruik moeten volledig vermeden worden, omdat deze factoren de progressie van DCM kunnen verergeren.
Door deze leefstijlveranderingen te combineren met de juiste medische behandeling kunnen patiënten met DCM een relatief goede levenskwaliteit behouden en verdere verslechtering van de ziekte zoveel mogelijk voorkomen.
Geselecteerde Producten
-
Aanbieding!

BURCH Med® Pro Saturatiemeter – Uw Gezondheid Onder Controle
€ 39,99Oorspronkelijke prijs was: € 39,99.€ 29,99Huidige prijs is: € 29,99. Koop op Bol.com -
Aanbieding!

GreenHabit Maatwerk Programma (1 Persoon)
€ 89,95Oorspronkelijke prijs was: € 89,95.€ 67,00Huidige prijs is: € 67,00. Toevoegen aan winkelwagen -

Lucovitaal Magnesium Citraat Voedingssupplement – 60 tabletten: Essentieel voor Hartpatiënten
€ 10,49 Koop op Bol.com






Reacties